B.3: HIV und andere Infektionen
Eine HIV-Infektion erhöht die Anfälligkeit für andere Infektionen. Die Schwächung des Immunsystems von HIV-positiven Menschen macht eine Ansteckung wahrscheinlicher und führt oft zu schweren Verläufen der Koinfektion. Dies gilt bspw. für Malaria und Tuberkulose, deren Verbreitungsgebiet viele Länder umfasst, die hohe HIV-Raten aufweisen.
Auch soziale Aspekte wirken sich darauf aus, ob eine Koinfektion für HIV-positive Menschen wahrscheinlicher wird. Durch den Verlust der Arbeit oder durch das Verstoßenwerden aus einer Gemeinschaft infolge einer Ansteckung, können Menschen in Lebensumstände gedrängt werden, die erhöhte Risiken für andere Infektionen mit sich bringen.
Tuberkulose (TB)
TB stellt immer noch die häufigste Todesursache für Menschen, die mit HIV leben dar. Sie ist für etwa einen von drei mit AIDS in Verbindung stehenden Todesfällen verantwortlich. Die aktive TB ist entsprechend eine wichtige AIDS-definierende Erkrankung. Latente TB wiederum ist generell extrem häufig – eine umfangreiche Auswertung von Fachliteratur zur Prävalenz schlussfolgerte 2019, dass ein Viertel der Weltbevölkerung mit dem TB-Bakterium infiziert ist, wenn sie auch meist nicht erkrankt.
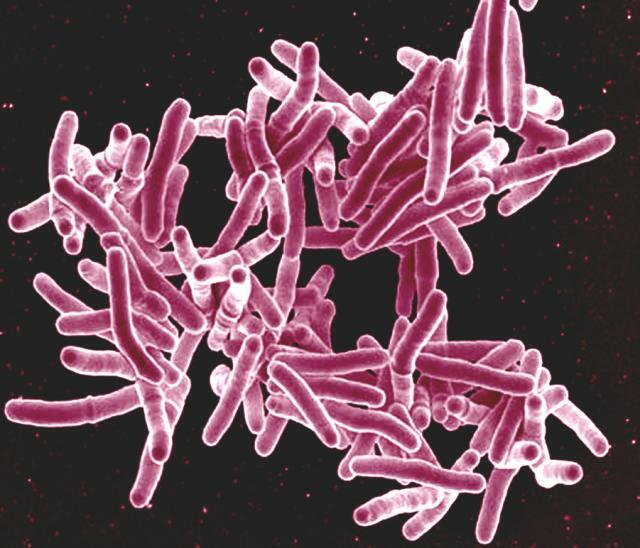
Quelle Foto: Wikimedia / NIAID / Creative Commons Attribution 2.0 Generic
HIV und TB beschleunigen sich gegenseitig. Zwar ist TB generell heilbar, aber eine HIV-Koinfektion erschwert die Therapie, vor allem wenn sie nicht behandelt wird. Auch ist dann ein Rückfall ("Relapse") oder eine Neuerkrankung mit TB wahrscheinlicher. Bei Menschen mit HIV wird zudem die TB-Diagnostik verkompliziert Hinzu kommen Wechselwirkungen zwischen den bei der Behandlung eingesetzten Präparaten.
Erschwerend wirkt sich in jüngerer Zeit vor allem in Osteuropa und Zentralasien auch die Ausbreitung multiresistenter TB-Stämme aus. Sie werden verstärkt direkt von Person zu Person weitergegeben und bedeuten strapaziöse Antibiotika-Therapien für PatientInnen (mehr).
Hepatitis
HIV und Hepatitis B (HBV) werden beide vor allem auf sexuellem Wege oder durch den Gebrauch intravenös injizierter Drogen übertragen. Entsprechend häufig treten sie gemeinsam auf. Allerdings kommt dem Hepatitis C-Virus eine noch größere Bedeutung zu. Es kann nur durch direkten Kontakt mit belastetem Blut übertragen werden. Wird Hepatitis C (HCV) zu spät oder überhaupt nicht behandelt, kann sie chronisch werden und zum Leberversagen oder Leberkrebs führen. Die WHO geht von weltweit über 2,7 Millionen HIV-HCV-Koinfektionen aus. Der Großteil davon in Südostasien und auf dem afrikanischen Kontinent.
Der in den letzten Jahren intensivierte Kampf gegen hohe Preishürden bei neuen, gut wirksamen Präparaten gegen HCV hat immerhin für einige wenige Länder Erfolge gebracht und eine Versorgung mit Generika ermöglicht. Eine Ausweitung dieser Möglichkeit ist allerdings dringend vonnöten, gerade für Menschen mit HIV.
STI (Sexually transmitted infections)
STI bilden eine sehr heterogene Gruppe. Neben HIV & Hepatitis B und C gehören dazu auch Gonorrhoe (Tripper), die Syphilis und Chlamydien-Infektionen. Einige STI erhöhen die Infektionswahrscheinlichkeit mit HIV, wenn keine Schutzmaßnahmen erfolgen. Laut WHO kommt es weltweit täglich zu mehr als 1 Millionen STI-Infektionen.
Die Bedeutung dieser Erkrankungen ist zuletzt wieder mehr in den Fokus gerückt, sowohl im globalen Süden, wie auch im Norden. Das Europäische Zentrum für Krankheitsprävention und -kontrolle (ECDC) analysierte z.B. die Entwicklung der Syphilis-Fälle für die EU, Norwegen und Island. Es stellte für den Zeitraum von 2010 bis 2017 eine Zunahme von knapp 70 Prozent fest, auf einen Rekordwert von über 33.000 bestätigten Fällen im Jahr 2017.
Beunruhigend zudem, wie bei der TB, die verstärkte Resistenzbildung. Sie wird vor allem bei Gonorrhoe beobachtet. Multiresistente Stämme machen mitunter die Behandlung mit herkömmlichen Antibiotika fast unmöglich.