D.1: Diagnostik

Quelle Foto: Wikimedia / AMISOM Public Information / Creative Commons CC0 1.0 Universal Public Domain Dedication
Der HIV-Diagnostik kommt in doppelter Hinsicht eine immens wichtige Rolle zu. Zum einen kann ein frühes Erkennen der Infektion die Therapie einleiten und somit die Ausbreitung des Virus im Körper vermindern. Zum anderen kann durch eine erfolgreiche Behandlung eine Weitergabe des Virus verhindert werden.
Seit 2015 empfiehlt die WHO in ihren Leitlinien die sofortige Behandlung aller Menschen mit HIV („Treat all“-Ansatz). Die Organisation führt detaillierte Guidelines zu Diagnose und Therapie, auch zu damit verbundenen Themen wie Schlüsselpopulationen, Resistenzen und sexuellen Rechten (mehr). Im November 2019 wurden überarbeitete Empfehlungen zur Testung veröffentlicht (mehr). Selbstverständlich gilt es in Projekten stets, die nationalen Richtlinien zu berücksichtigen.
Worauf ist bei der Testung zu achten?
Das Testen auf HIV ist dann sinnvoll, wenn ein erhöhtes Ansteckungsrisiko vorausgesetzt werden kann. Dies dient der Vermeidung falscher positiver Ergebnisse, die sonst eine unnötige Behandlung nach sich ziehen würden (mehr).
Eine positive HIV-Diagnose verändert das Leben von PatientInnen. Umso wichtiger ist daher der sachgemäße Umgang mit der Testung. Entsprechend der „5C-Prinzipien“ der WHO erfordert sie…
- „Consent“: Menschen müssen eine informierte Zustimmung zu einem HIV-Test geben, d.h. auch die Möglichkeit besitzen, diesen abzulehnen.
- „Confidentiality“: Testung und Beratung findet vertraulich statt. Informationen über den HIV-Status dürfen nur mit Zustimmung der Person weitergegeben werden.
- „Counselling“: Vor und nach dem Test müssen PatientInnen angemessen beraten werden.
- „Correct Test Results”: Im Zuge der Diagnostik muss sichergestellt werden, dass alles dafür getan wurde, um ein korrektes Testergebnis zu erzielen.
- “Connection to Care, Treatment and Prevention”: Ein Test ist nur durchzuführen, wenn überhaupt die Möglichkeit eines Follow-Ups durch Behandlung gegeben ist.
Wie unterscheiden sich Testmethoden?
Es existieren verschiedene Methoden zur Bestimmung des HIV-Status. Eine kombinierte Anwendung ist vonnöten, um ein adäquates Ergebnis zu erzielen. Entsprechend muss ein positiver Test stets kontrolliert werden. Getestet wird zumeist Blut oder Speichel. Ein positives Resultat muss abgesichert werden. Dafür sieht die WHO seit Ende 2019 drei aufeinanderfolgende positive Tests als Standard, sowohl für Länder mit niedrigen, als auch für Staaten mit hohen HIV-Raten.
Um eine HIV-Infektion nachweisen zu können, wird nach spezifischen Antikörpern oder Antigenen gesucht. Bei den Tests der neueren Generation erfolgt beides gleichzeitig in einem Verfahren, ansonsten wird stufenweise vorgegangen. Der Antikörper-Test besteht zumeist aus zwei Schritten und weist eine relative große „diagnostische Lücke” auf. Teils kann es nämlich nach Infektion Wochen dauern, bis Antikörper nachweisbar sind. Dem Manko kann durch einen zusätzlichen Antigen-Test begegnet werden.
Die Messung der Viruslast hat in der Diagnostik eine wichtige Funktion beim Nachweis von Infektionen bei Neugeborenen. Anderweitig wird sie oft eher als Teil der Kontrolle des Behandlungserfolges eingesetzt. Früher wurde der Therapiefortschritt noch vor allem über das Bestimmen der Anzahl der T-Helferzellen (CD4-Wert) bestimmt.
Quelle Foto: Shutterstock / Stepan Khadzhi / Shutterstock Standard Lizenz
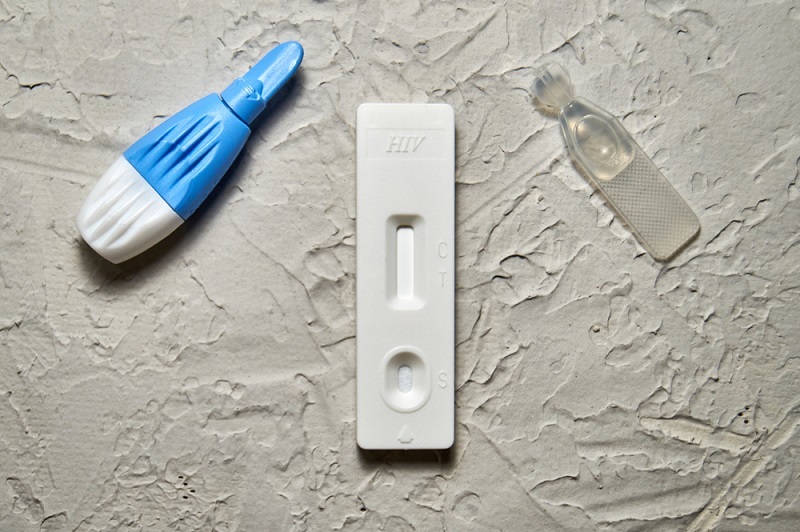
Welche Rolle kommt Schnelltests („Point-of-Care-Testing“) und der Selbsttestung zu?
Die WHO empfiehlt für versorgungsschwache Rahmenbedingungen die Anwendung der sogenannten patientennahen Sofortdiagnostik. Diese kann binnen kurzer Zeit Ergebnisse liefern, sodass sich bspw. Zielgruppen auch außerhalb von Gesundheitseinrichtungen diagnostizieren und direkt behandeln lassen. Dies ist ein gravierender Vorteil gegenüber den klassischen Stufentests, die Laborkapazitäten, sowie mehr Zeit und Kosten beanspruchen. Im HIV-Bereich haben die letzten Jahre zu einer Vielzahl an verbesserten Soforttests geführt, sowohl für den Nachweis von Antikörpern und Antigenen, als auch für die Messung von Viruslast und dem CD4-Wert (mehr).
Seit 2016 existieren WHO-Leitlinien zur Selbsttestung und großangelegte Projekte haben die Verwendung dieses Schnelltests in den letzten Jahren auch im globalen Süden vorangetrieben. Ein großer Vorteil ist die Niedrigschwelligkeit des Angebots und die Möglichkeit von Empowerment der PatientInnen. Es besteht dabei aber u.a. das Risiko, dass im Falle eines positiven Tests nicht direkt ein notwendiger Folgetest im professionellen Setting erfolgt.